Posted by
–
4월 19, 2024
이식 가능한 인공 신장은 2030년에 실현되어 투석 환자의 가혹한 삶을 변화시키고 비용을 최대 80% 절감할 수 있습니다.
홀스트 센터 Imec의 수석 과학자인 Kidney1Fokko Wieringa는 이식 가능한 인공 신장 개발을 위해 노력하고 있습니다.
일본은 ‘건강 장수의 나라’로 알려져 있지만, 실제로는 세계 최고의 ‘투석 강국’ 중 하나라는 사실을 알고 계십니까? 대략 350명 중 1명은 만성신부전을 앓고 있으며 일주일에 3번 혈액투석을 위해 병원에 간다. 그 수는 해마다 증가하고 있습니다.
투석을 위해 반복적으로 병원을 방문하는 생활로 인해 여행과 업무가 어려워지고, 삶의 질(QOL)도 크게 손상됩니다. 또한 투석은 신체에 큰 부담을 주는 질환으로, 혈액투석 환자의 예상 평균 생존기간은 60세의 경우 일본은 10년 정도, 미국은 5~6년에 불과하다.
무선으로 즉각적인 의사소통이 가능하고 나노기술로 인해 칩이 점점 작아지고 있는 요즘, 투석치료도 꼭 이렇게 해야 할까요?
국제적인 연구기관인 Imec의 수석 과학자인 Fokko Wieringa 박사는 휴대가 가능한 휴대용 투석기를 개발하고 있으며, 심지어 인체에 이식할 수 있는 인공신장까지 내다보며 전 세계 이해관계자들에게 당부하고 있습니다. 협력.
“투석 강국”으로서의 일본
일본투석치료학회(JSDT)에 따르면 2020년 기준 만성 투석 환자 수는 약 34만8천명이다. 일본의 인구 100만 명당 투석 환자 유병률은 2,750명으로 대만에 이어 세계에서 두 번째로 높다. 불행하게도 일본은 세계 최고의 ‘투석 슈퍼하우스’이다.
신장2
1968년부터 2020년까지 일본의 만성 투석 환자 수 및 유병률(인구 백만 명당)(출처: JSDT, 2020년 조사 보고서)
일본 후생노동성에 따르면, 환자 1인당 월 투석 비용은 약 40만엔, 일본의 투석 치료에 드는 연간 의료비는 약 1조 6000억 엔(전체 의료비의 약 4%)로 추산된다. .
인구가 노령화되면서 생활습관병 발병률이 증가하고 있습니다. 당뇨병성 신장병증은 투석을 초래하는 사례의 약 40%를 차지하며, 신장경화증은 수년 동안 증가해 왔습니다.
만성 신부전의 치료법으로는 신장 이식과 투석이 있으나, 현재는 이식을 위한 신장 기증자가 부족해 혈액투석이 주류를 이루고 있다. 혈액투석은 주 3일, 1회당 4시간이 소요되며 신체에 많은 부담을 주어 치료 후 환자를 지치게 합니다. 환자와 가족 모두에게 매우 고통스러운 일입니다.
그러나 Wieringa에 따르면 현재 기술로 이 문제를 해결하는 것이 가능하다고 합니다.
이식형 인공신장은 비용을 60~80% 절감할 수 있습니다.
Wieringa와 NextKidney(스위스), Dialyss(싱가포르) 및 네덜란드 신장 재단의 컨소시엄 동료들은 현재 아인트호벤에 있는 네덜란드 연구소 “Holst Centre”에서 비행기용 기내 휴대 크기 가방에 맞는 휴대용 인공 신장을 개발하고 있습니다. . 실현 전망은 2024년이다.
전통적으로 혈액투석기는 냉장고 크기로 치료당 70~120리터의 물(투석액)이 필요하지만, 휴대용 투석기는 6리터만 필요하다. 또한, 일반 가정용 비접지 콘센트(110/220V)를 모두 사용할 수 있어 전력소모가 대폭 절감됩니다.
“투석 환자의 삶의 질을 획기적으로 향상시킬 뿐만 아니라 매우 친환경적이고 비용 효율적입니다.” (위링가)
신장질환 환자의 안전성 향상과 새로운 치료법 개발을 목적으로 미국에 결성된 컨소시엄인 KHI(Kidney Health Initiative)가 인공신장 기술에 대한 Kidney3Roadmap을 발표했다.
그러나 그들의 연구 계획은 휴대용 인공 신장을 넘어서는 것입니다. 홀스트센터는 생체적합성이 높은 소재를 사용한 ‘장기온칩(Organ-on-Chip)’과 전 세계 다양한 연구그룹의 나노기술을 융합해 2030년 이식형 인공신장 구현을 목표로 하고 있다.
이것이 달성된다면 투석환자의 자유는 더욱 높아질 것입니다. 게다가 Wieringa는 투석 비용을 60~80%까지 줄일 수 있다고 말했습니다. 이는 일본뿐만 아니라 전 세계의 의료비 절감에 크게 기여할 것입니다.
‘MI-TRAM’은 전파로 독소를 분리하고 혈액투석 효과를 높일 수 있다
신장4단백질 결합 요독 독소(PBUT)는 투석기 필터의 구멍을 통과하지 못하고 혈액 속에 남게 됩니다.
첨단 기술을 활용해 신장 기능을 재현하기 위해 Wieringa 등은 먼저 기존 혈액투석의 효능을 향상시키는 연구를 진행했다.
에스.
혈액투석에서는 혈액이 부분적으로 신장의 여과와 유사한 “투석기”라고 불리는 관형 필터 장치를 통과합니다. 혈액 내 독성 폐기물 분자와 전해질은 필터막 반대편의 투석액으로 전달됩니다. 필터의 구멍을 통과할 만큼 작은 분자만 제거됩니다. 큰 혈장 단백질에 부착된 독소(단백질 결합 요독 독소 = PBUT)는 혈액에 남아 있습니다.
Joachim Jankowski 교수(독일 아헨)는 혈장 단백질이 전파에 노출되어 공명할 때 더 많은 PBUT가 단백질에서 차단되어 필터 구멍을 통해 더 잘 배출될 수 있음을 발견했습니다. 하지만 이를 위해서는 크고 값비싼 장비로 가득 찬 데스크탑이 필요했고 주변에 무선 교란이 발생했습니다.
신장5투석기의 플라스틱 튜브를 통해 “MI-TRAM”으로 전파를 주입하면 PBUT가 혈액 단백질에서 더 쉽게 분리되어 투석 필터를 통해 배출될 수 있습니다.
Wieringa는 imec에서 전체 설정을 손가락 끝 크기의 칩으로 소형화할 것을 제안했고, 현재 위트레흐트 대학 의료 센터(UMC Utrecht)와 협력하여 개발 중인 “MI-TRAM”이라는 소형 스마트 모듈이 탄생했습니다. 모든 혈액투석기와 호환될 수 있도록 고안되었습니다. 장치는 투석기의 튜브에 고정되며 장치의 전파는 다른 의료 장치에 영향을 미치지 않습니다.
이 외에도 체온, 심박수, 혈류량 등의 데이터 수집도 지원하며, 외부 기기와 무선으로 연결할 수도 있다. 체내 이식이 가능하다면 원격으로 환자의 상태를 모니터링할 수 있고, 정기적인 검진을 위해 병원에 갈 필요도 없다.
Wieringa와 그의 컨소시엄 동료들은 현재 UMC Utrecht와 협력하여 프로토타입을 작업하고 있습니다.
Kidney6Silicon 칩 MEMS 기술(Micro Electro Mechanical Systems: 미세한 기계, 센서, 전자 회로 등을 단일 기판에 통합하는 복잡한 전자 부품)은 매우 소형화된 투석 필터(왼쪽 삽입)를 만드는 데 도움이 될 수 있으며 다양한 스마트 기능을 사용할 수 있습니다. ‘MI-TRAM’ 소형 전자칩에 탑재 2030년까지 이식 가능한 인공신장 만드는 것이 목표
인공 신장은 지속 가능합니다
휴대용 또는 이식 가능한 신장의 실현은 현재 투석 환자의 삶의 질을 획기적으로 향상시킬 뿐만 아니라 현재 치료를 받을 수 없는 전 세계 사람들을 구할 수도 있습니다.
“이 기술은 특히 인프라가 열악한 제3세계 국가에서 많은 생명을 구하고 개선할 수 있는 잠재력을 가지고 있습니다.”
인공 신장 기술은 또한 추가적인 사회적, 경제적 영향을 미칠 것입니다. ‘초정수기’인 우리 신장의 메커니즘을 인공적으로 재현할 수 있다면, 바닷물을 담수로 효율적으로 정화하는 데에도 이 기술을 적용할 수 있다.
신장7년간 투석용 플라스틱 튜브 생산량은 지구와 달을 왕복 4회 왕복할 수 있는 양입니다!
게다가 이식 가능한 인공 신장은 투석에 필요한 엄청난 양의 물과 플라스틱을 획기적으로 줄여줄 것입니다. 현재 연간 진료소 12명당 혈액투석에 사용되는 물의 양은 올림픽 수영장 하나를 채우는 양과 맞먹는다. 그리고 투석용으로 1년에 생산되는 일회용 플라스틱 튜브의 길이는 약 300만km에 달해 지구와 달을 네 번 왕복한 거리이다. 이러한 일회용품을 없애면 환경에 대한 부담이 줄어듭니다.
“그러므로 신장 환자뿐만 아니라 전 세계가 이러한 혁신으로 이익을 얻을 수 있습니다.”
가정 투석은 표준이었습니다.
신장8세계 최초의 혈액투석이 네덜란드의 작은 마을에서 이루어졌습니다.
현재의 혈액투석은 실제로 Wieringa가 살고 있는 네덜란드에서 시작되었습니다. 제2차 세계대전 중 윌렘 콜프(Willem Kolff) 의사는 캄펜(Kampen)이라는 작은 마을에서 셀로판 소시지 가죽, 티포드(T-ford) 물펌프, 재봉틀 엔진 등을 이용해 투석기를 개발했다.
1943년 젊은 여성을 데려와 신부전으로 혼수상태에 빠졌을 때 투석기를 이용해 혈액을 정화해 그 효과를 입증했고, 1945년에는 급성신부전 환자의 생명을 구하는데 성공했다. . 전쟁이 끝난 후 콜프 박사는 미국으로 가서 인공 신장에 대한 연구를 계속하여 투석 치료의 기반을 마련했습니다.
1972년 닉슨 대통령이 미국 정부가 투석 비용을 부담하기로 결정한 이후 이 치료법이 널리 보급되었습니다. 흥미롭게도 당시 환자의 90%가 집에서 투석을 하고 있었습니다.
그러나 불행하게도 진정한 휴대용, 착용형, 심지어 이식형 투석기의 개발은 업계에서 상업적인 관심을 끌지 못했고 그러한 개선을 위한 투자는 사실상 중단되었습니다. 요즘에는 극히 일부만이 가정 투석을 하고 있으며 치료법은 1970년 이후 거의 변하지 않았습니다.
에스. 그 이유는 공급자 입장에서는 센터 내 투석이 훨씬 더 수익성이 높기 때문입니다.
신장9 혈액투석이 널리 보급된 지 50년이 지났지만, 투석 환자들은 주변의 모든 기술이 발전했음에도 불구하고 여전히 불편한 생활을 강요당하고 있습니다.
Wieringa는 “‘차세대 PlayStation’과 같은 관심을 불러일으켰다면 휴대용 및 착용 가능한 투석 기계가 이미 상용화되었을 것”이라고 말했습니다.
투석 환자가 고위험군인 최근의 코로나19 대유행은 가정 투석의 장점을 드러냈습니다. 집에서 환자는 투석 센터로 이동해야 하는 환자보다 훨씬 더 잘 격리하고 위험을 줄일 수 있었습니다. 여기에 전례 없는 소형화 기술 잠재력이 결합되어 방향을 바꿀 때가 된 것 같습니다.
고속도로를 위한 투자인가 아니면 세상을 바꾸는 혁신을 위한 투자인가?
신장10유럽 의회는 신장 건강을 매우 심각하게 여기고 있으며 2022년 6월 15일 Wieringa 박사(오른쪽에서 두 번째 사람)가 연설한 유럽 신장 건강 연합(EKHA)과 혁신의 시급한 필요성에 대해 논의했습니다.
Wieringa는 환자, 의사, 간호사, 정책 입안자, 투자자, 기업가, 엔지니어 및 기타 많은 이해관계자가 함께 협력해야 한다고 주장합니다. 이식 가능한 인공 신장을 구현하는 데 필요한 투자는 5억~20억 유로(약 700억~2,800억 엔)로 추산됩니다. 천문학적으로 들리겠지만 실제로 이는 많은 국가에서 50~200km 길이의 고속도로를 건설하는 것과 맞먹는 금액입니다.
“재원을 효율적으로 모으고, 세계 각국의 우수한 연구그룹들이 정말로 힘을 합친다면 2030년에는 인공신장이 구현될 수 있습니다. 달 탐사에 관한 ‘케네디 선언’처럼 들릴 수도 있지만, 승인이 나면 사실입니다.”
Wieringa 박사의 프로젝트에 협력하고 싶은 전문가, 혁신의 잠재력에 투자하고 싶은 기업, 다른 산업 분야의 협력을 탐구하고 싶은 사람들 등… 어떤 협력이라도 가능합니다. 우선 아래 연락처로 연락주시기 바랍니다.
Wieringa 박사의 프로젝트 연락처:
Fokko.Wieringa@imec.nl
AAKP(미국 신장 환자 협회)가 시작한 글로벌 이니셔티브인 Decade of the Kidney™를 통해 연결된 조직입니다. 모두가 자금 조달을 촉진하는 정보를 갖춘 정책 입안자의 지원을 받아 혁신적인 연구 개발에 적극적으로 노력하고 있습니다.
약어: EKHA: 유럽 신장 건강 연합(European Kidney Health Alliance); KHI: 신장 건강 이니셔티브; MEP: 유럽 의회 의원; EKPF: 유럽 신장 환자 연맹; AAKP: 미국 신장 환자 협회, EDTNA/ERCA: 유럽 투석 및 이식 간호사 협회 – 유럽 신장 관리 협회; NIH: 국립보건원; HHS: 인간 건강 서비스; CMS: 메디케어 및 메디케이드 서비스 센터; FDA: 식품의약청; ISN: 국제신장학회; 시대: 유럽 신장 협회; ASN: 미국 신장학회, HDU: Home Dialyzors United; ESAO: 유럽 인공 장기 협회; IFAO: 국제인공장기연맹; ASAIO: 미국 인공 장기 학회; APSAO: 아시아 태평양 인공 장기 학회.
Implantable Artificial Kidney Could Be Realized In 2030, Changing The Harsh Lives Of Dialysis Patients And Reducing Costs By Up To 80%
 Fokko Wieringa, the Principal Scientist at Imec at Holst Centre, is working on the development of an implantable artificial kidney.
Fokko Wieringa, the Principal Scientist at Imec at Holst Centre, is working on the development of an implantable artificial kidney.
Japan is known as “the country of health and longevity”, but do you know that it is actually one of the world’s leading “dialysis powerhouses”? Approximately 1 in 350 people are suffering from chronic renal failure and go to the hospital three times a week for hemodialysis. The number is increasing year by year.
The life of repeated hospital visits for dialysis makes it difficult to travel and work, and the quality of life (QOL) is damaged significantly. In addition, dialysis is a heavy burden on the body, and the expected average survival time for hemodialysis patients is about 10 years in Japan for 60-year-old and only 5 to 6 years in the U.S.
In the present time, when instant communication is wirelessly done and chips become smaller and smaller thanks to nanotechnology, does dialysis treatment really have to be done this way?
Dr. Fokko Wieringa, Principal Scientist at Imec, an international research institute, is working on a portable dialysis machine that can be carried around and even foresees an artificial kidney that can be implanted in the human body, calling on the stakeholders around the world to cooperate.
Japan As A “Dialysis Powerhouse”
According to the Japanese Society for Dialysis Therapy (JSDT), the number of chronic dialysis patients is about 348,000 as of 2020. The prevalence of dialysis patients per million population in Japan is 2,750, which is the second highest in the world after Taiwan. Unfortunately, Japan is a “dialysis superhouse” in the world.
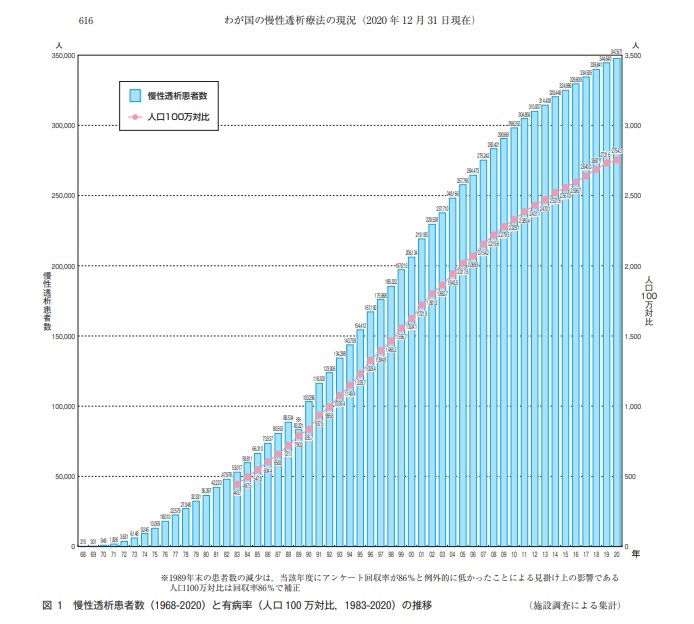
The number of chronic dialysis patients and prevalence (per million population) in Japan from 1968 to 2020 (Source: JSDT, 2020 Survey Report)
According to the Ministry of Health, Labour and Welfare in Japan, the monthly costs of dialysis per patient is about 400,000 yen and the annual medical costs of dialysis treatment in Japan is estimated about 1.6 trillion yen (about 4% of the total medical costs).
As the population ages, the number of lifestyle-related diseases is increasing. Diabetic nephropathy accounts for approximately 40% of the cases leading to dialysis, and nephrosclerosis has been on the rise for many years.
Treatment options for chronic renal failure include kidney transplantation and dialysis, but hemodialysis is currently the mainstream method due to the shortage of kidney donors for the transplantation. Hemodialysis takes 3 days a week, 4 hours per session, and puts a lot of strain on the body, leaving the patient exhausted after the treatment. It is extremely painful for both the patient and the family.
But according to Wieringa, it is quite possible to solve this problem with the current technology.
The Implantable Artificial Kidney Can Reduce Costs By 60-80%
Wieringa and his consortium colleagues from NextKidney (Switzerland), Dialyss (Singapore) and the Dutch Kidney Foundation are currently developing a portable artificial kidney that fits in a carry-on sized suitcase for the aeroplane at the Dutch research institute “Holst Centre” in Eindhoven. The prospect of realization is 2024.
Traditionally, a hemodialysis machine is about the size of a refrigerator and requires 70 to 120 litters of water (dialysis solution) per treatment, but their portable dialysis machine needs only 6 liters. In addition, any ordinary household ungrounded electricity outlet (110/220V) can be used, and the power consumption is greatly reduced.
“Not only does it dramatically improve the QOL of dialysis patients, it is also very eco-friendly and cost effective.” (Wieringa)
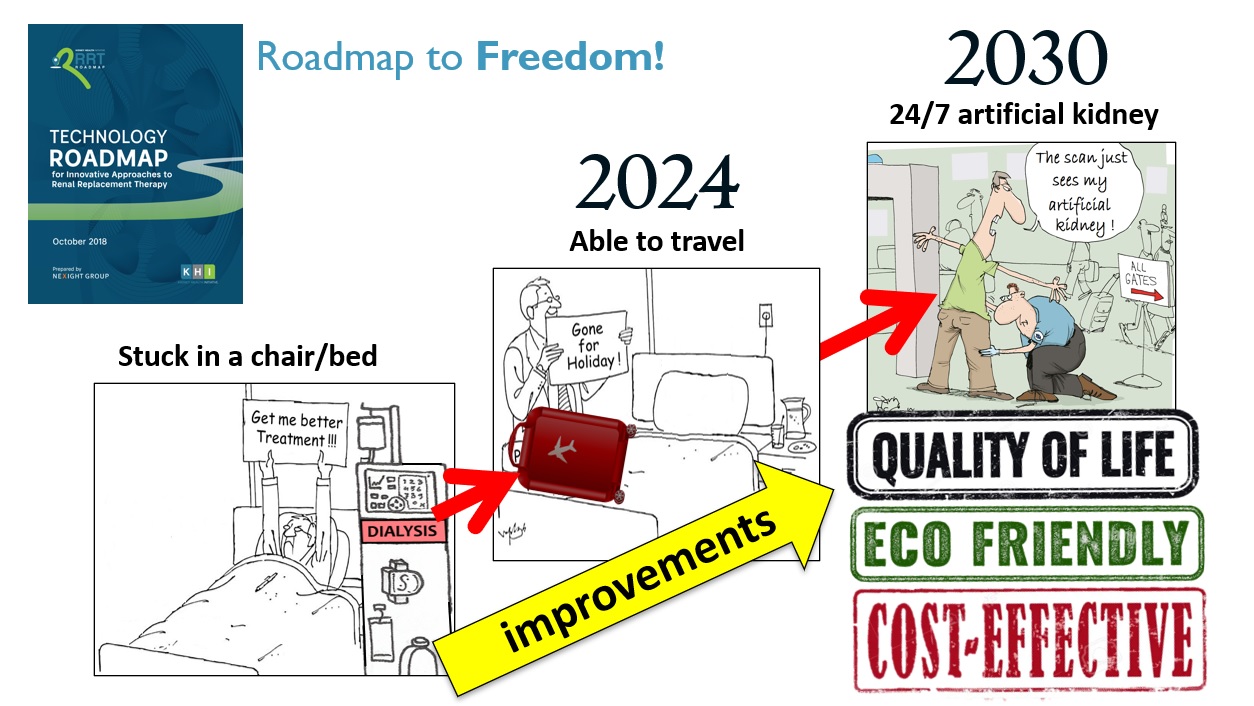 Roadmap for artificial kidney technology by Kidney Health Initiative (KHI), a consortium formed in the United States for the purpose of improving the safety of kidney disease patients and developing new treatment methods.
Roadmap for artificial kidney technology by Kidney Health Initiative (KHI), a consortium formed in the United States for the purpose of improving the safety of kidney disease patients and developing new treatment methods.
But their research plans even go beyond the portable artificial kidney. Holst Centre is aiming for the realization of the implantable artificial kidney in 2030, by bringing “Organ-on-Chip” on which highly biocompatible materials are used, and nanotechnology together from various research groups worldwide.
If it is achieved, the freedom of dialysis patients will be further increased. What’s more, Wieringa said the cost of dialysis could be cut by 60 to 80 percent. It would contribute greatly to the reduction of medical expenses in Japan (and across the world).
“MI-TRAM” Can Separate Toxins With Radio Waves And Enhance The Effectiveness Of Hemodialysis
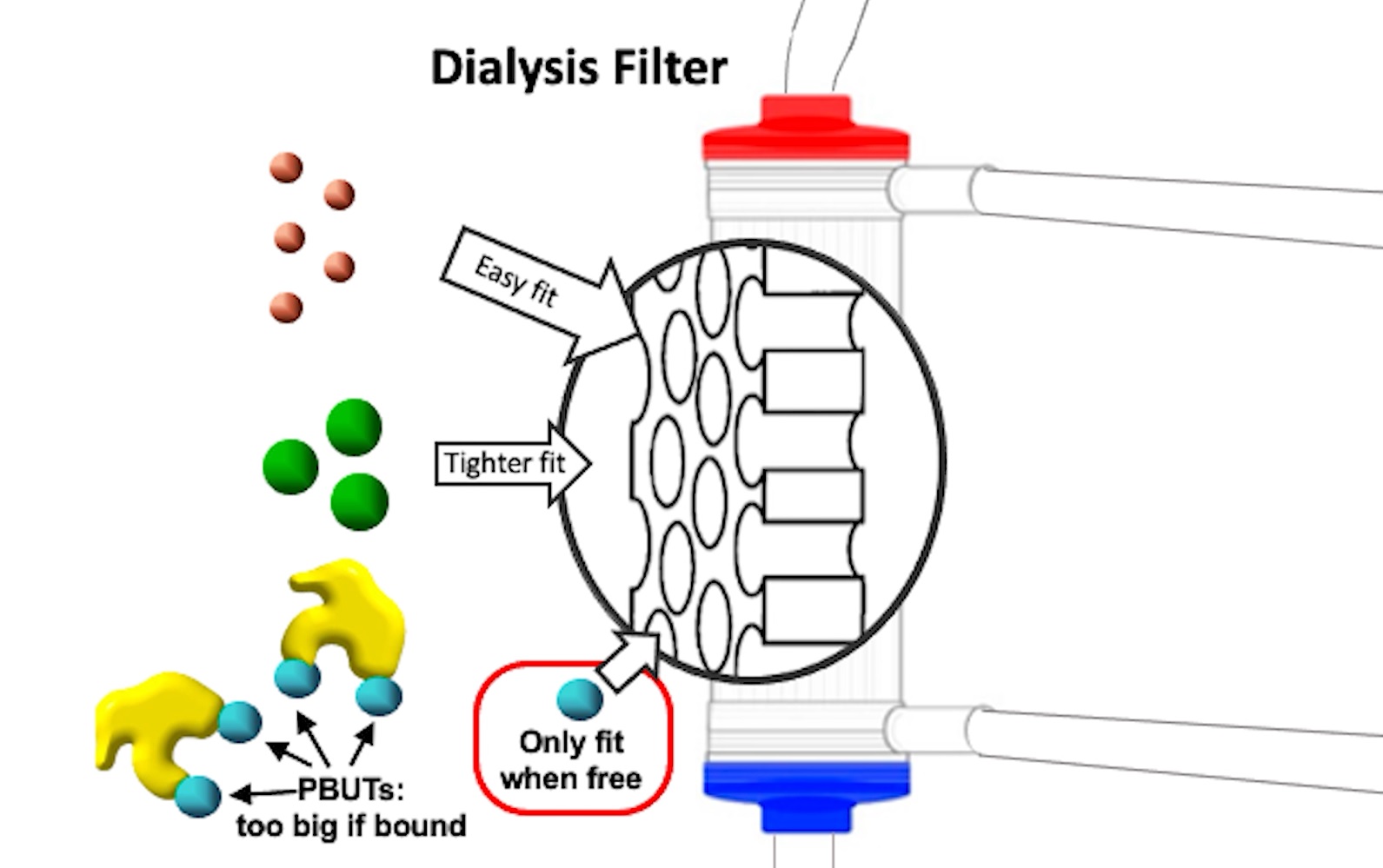 Protein-bound uremic toxins (PBUTs) cannot pass through the holes in the dialyzer’s filter and are left in the blood.
Protein-bound uremic toxins (PBUTs) cannot pass through the holes in the dialyzer’s filter and are left in the blood.
In an attempt to reproduce kidney function using state-of-the-art technology, Wieringa and colleagues first pursued research to improve the efficacy of existing hemodialysis.
In hemodialysis, blood is passed through a tubular filter device called, “dialyzer” that partly mimics filtration of the kidney. Toxic waste molecules and electrolytes in the blood are transferred to the dialysate on another side of the filter membrane. Only molecules that are small enough to pass through the holes in the filter are removed. Toxins that are attached to large plasma proteins (protein-bound uremic toxins = PBUTs) remain in the blood.
Professor Joachim Jankowski (Aachen, Germany) discovered that when the plasma protein was exposed to radio waves and resonated, more PBUTs were cut off from the proteins and could be better drained through the holes in the filter. But this required a desktop full of big and expensive equipment and caused radio disturbance around it.
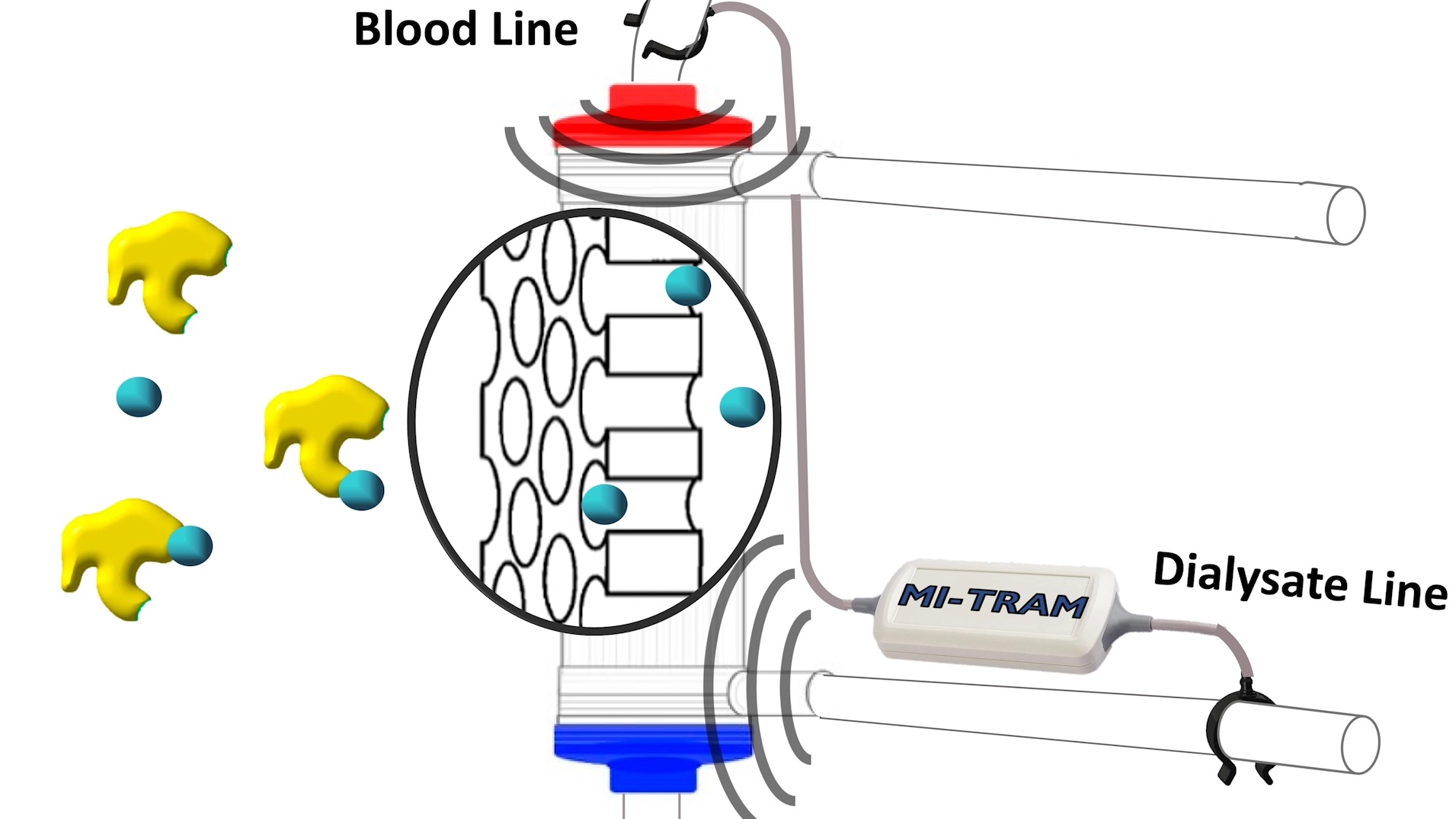 When radio waves are injected by “MI-TRAM” through the plastic tubing of the dialyzer, the PBUTs are easier disconnected from the blood proteins and so can be discharged via the dialysis filter.
When radio waves are injected by “MI-TRAM” through the plastic tubing of the dialyzer, the PBUTs are easier disconnected from the blood proteins and so can be discharged via the dialysis filter.
Wieringa proposed to miniaturize the whole setup into a fingertip-sized chip at imec, and a small smart module called “MI-TRAM” was born, which is currently under development in cooperation with the University Medical Centre of Utrecht (UMC Utrecht). It is envisioned to be compatible with any hemodialysis machine. The device will be clipped onto the tubing of the dialyzer, and its radio waves will not affect other medical devices.
In addition to this, the chip also supports the collection of data, such as body temperature, heart rate, blood flow, etc., and it can wirelessly connect to an external device. If it can be implanted in the body, the patient’s condition can be monitored remotely and the patients do not have to go to the hospital for the regular check.
Wieringa and his consortium colleagues are currently working on the prototype in collaboration with UMC Utrecht.
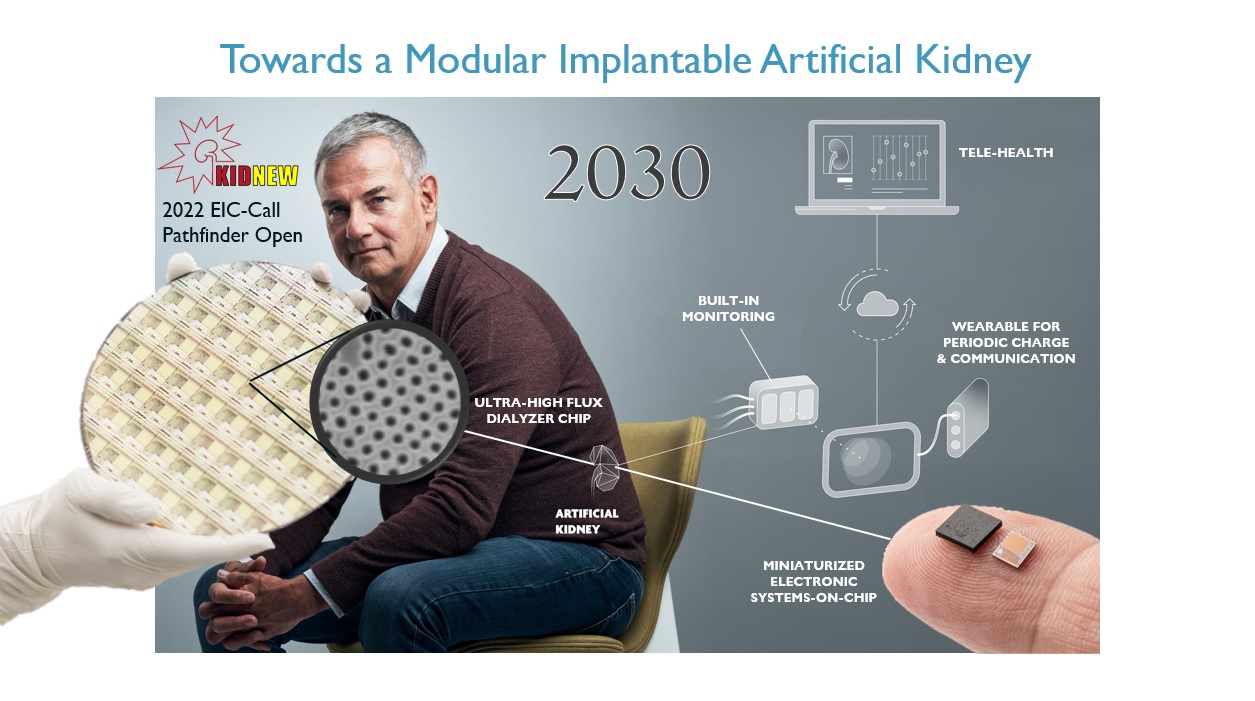 Silicon chip MEMS-technology (Micro Electro Mechanical Systems: a complex electronic component that integrates microscopic machines, sensors, electronic circuits, etc. on a single substrate) can help to create strongly miniaturized dialysis filters (Left inset) while various smart functions can be incorporated into small electronic chip of “MI-TRAM The goal is to make implantable artificial kidney by 2030.
Silicon chip MEMS-technology (Micro Electro Mechanical Systems: a complex electronic component that integrates microscopic machines, sensors, electronic circuits, etc. on a single substrate) can help to create strongly miniaturized dialysis filters (Left inset) while various smart functions can be incorporated into small electronic chip of “MI-TRAM The goal is to make implantable artificial kidney by 2030.
Artificial Kidney Is Sustainable
The realization of portable or implantable kidneys will not only dramatically improve the QOL of current dialysis patients, but will also save people around the world, who now have no access to the treatment.
“This technology has the potential to improve and save many lives, especially in third-world countries with poor infrastructure.”
Artificial kidney technology will also have significant additional social and economic impacts. If the mechanism of our kidneys, which are “super water purifiers,” can be artificially reproduced, this technology can also be applied to efficiently purify seawater into fresh water.
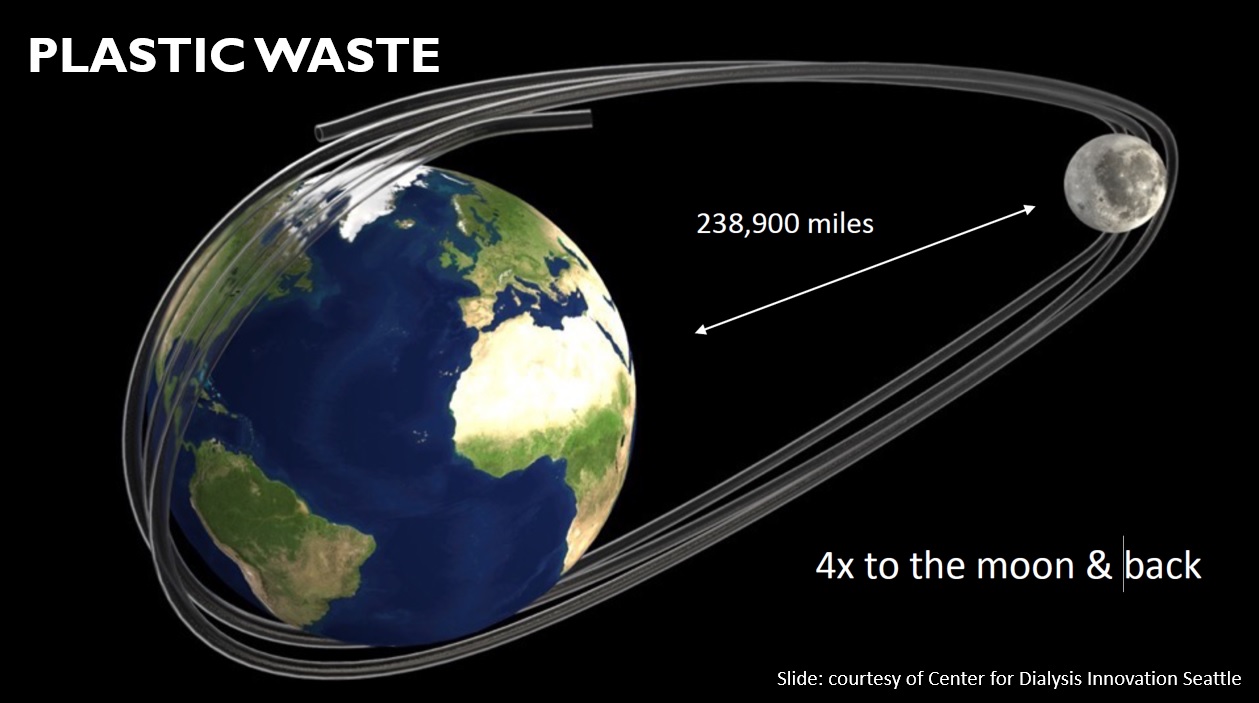 The yearly plastic tube production for dialysis is as long as four round trips between the Earth and the Moon!
The yearly plastic tube production for dialysis is as long as four round trips between the Earth and the Moon!
Furthermore, implantable artificial kidneys drastically will reduce the huge amount of water and plastic needed for dialysis. Currently, the amount of water used for hemodialysis per 12 patient clinic per year is about the same as filling one Olympic pool. And the length of disposable plastic tube produced in one year for dialysis is about 3 million kilometers, which is as long as four round trips between the earth and the moon. By eliminating such disposables, the burden on the environment will be reduced.
“So not only kidney patients but the whole world can profit from such innovations.”
Home Dialysis Used To Be The Norm
The world’s first hemodialysis took place in a small town in the Netherlands.
The current form of hemodialysis actually started in the Netherlands, where Wieringa lives. During the second world war, doctor Willem Kolff developed a dialysis machine in a small town called Kampen, using cellophane sausage skin, a T-ford water pump, a sewing machine engine, etc.
In 1943, when a young woman was brought to him and fell into coma due to kidney failure, he used his dialysis machine to purify her blood and demonstrated its effectiveness, and in 1945, he successfully saved the life of a patient with acute renal failure. After the war, Dr. Kolff went to the United States to continue his research on artificial kidneys, establishing the basis for dialysis treatment.
After President Nixon in 1972 decided that the US government covers the cost of dialysis, this treatment has become widespread. Interestingly, 90% of patients at that time were doing dialysis at home.
But unfortunately, developing truly portable, wearable or even implantable dialysis machine did not attract commercial interest in the industry and investment for such improvements practically stopped. Nowadays only a small fraction does home dialysis and the treatment has changed little since 1970s. The reason is that in-centre dialysis is much more profitable from the provider’s perspective.
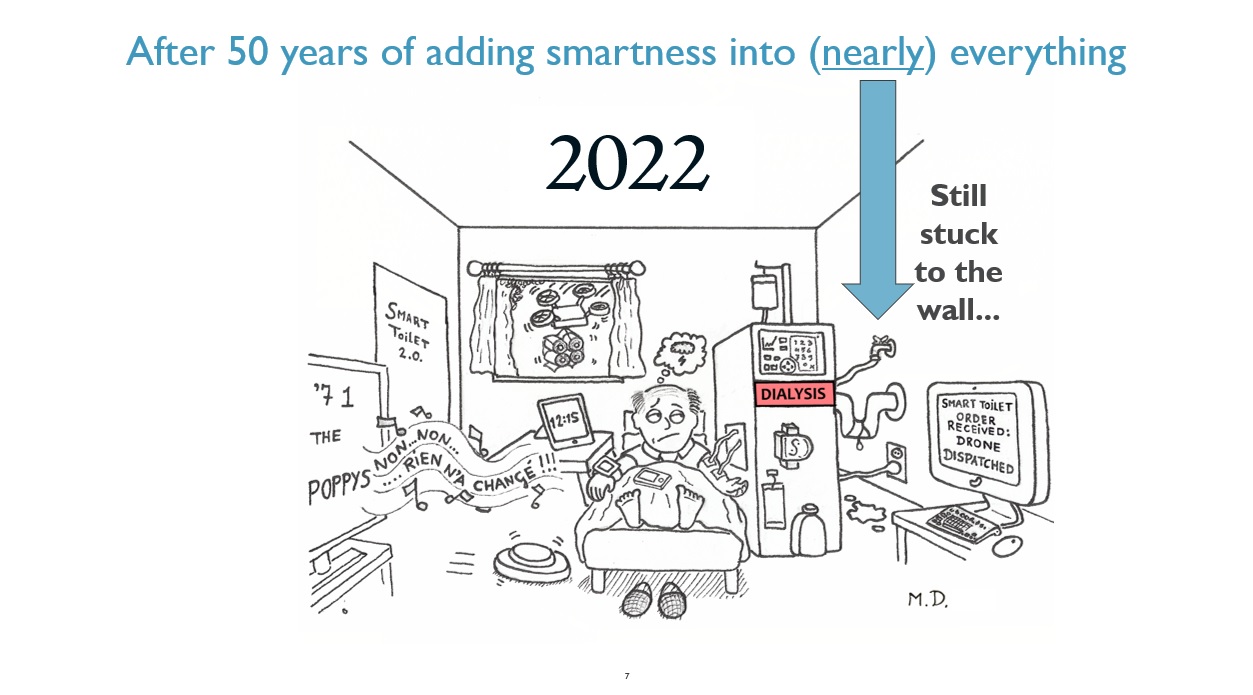 Fifty years after hemodialysis became widespread, dialysis patients are still forced to live inconveniently, despite all the progress of other technologies around them.
Fifty years after hemodialysis became widespread, dialysis patients are still forced to live inconveniently, despite all the progress of other technologies around them.
“If it created the same interest as the ‘next-generation PlayStation’, then portable and wearable dialysis machines would have already be commercially available”, Wieringa said.
The recent Covid pandemic – for which dialysis patients are a high-risk group – exposed a strong point of home dialysis: At home, patients could far better isolate themselves and reduce the risk than those that had to travel to dialysis centres. Combining this with the unprecedented technological potential for miniaturization, it seems that the time is right to change course.
Investments For Highways Or World-Changing Innovations?
The European Parliament takes kidney health very serious and on June 15th 2022 discussed the urgent need for innovation with the European Kidney Health Alliance (EKHA) where Dr. Wieringa (the 2nd person from the right) spoke.
Wieringa argues that patients, doctors, nurses, policy makers, investors, entrepreneurs, engineers and many other stakeholders have to work together. The investment required to realize the implantable artificial kidney is estimated between 500 million and 2 billion euros (about 70 to 280 billion yen). That sounds astronomically, but in fact this is an amount equivalent to build a 50 to 200 km length of highway in many countries.
“If funds are efficiently raised and excellent research groups from all over the world indeed unite their efforts, the artificial implantable kidney can be realized by 2030. It may sound like the ‘Kennedy statement’ regarding the moon mission, and it can also become just as true, provided we get the green light.”
Experts who want to collaborate with Dr. Wieringa’s project, companies wanting to invest in the potential of innovation, people who want to explore collaboration in other industries, etc… any cooperation is possible. First of all, please contact them below.
Contact for the project of Dr. Wieringa:
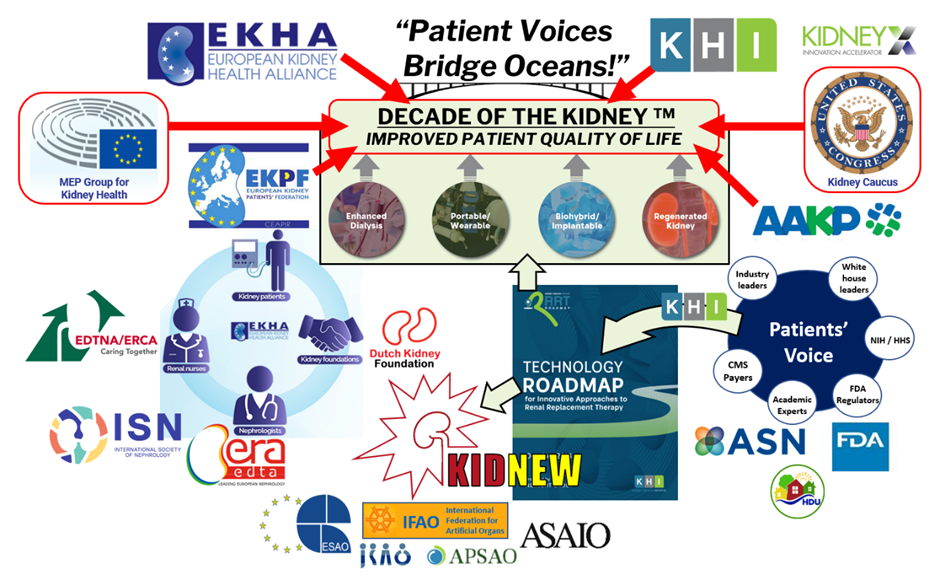
Organizations connected by the Decade of the KidneyTM, a global initiative launched by the American Association of Kidney Patients (AAKP). All actively work on breakthrough Research and Development, supported by informed policy makers facilitating funding.
Abbreviations: EKHA: European Kidney Health Alliance; KHI: Kidney Health Initiative; MEP: Member of European Parliament; EKPF: European Kidney Patient Federation; AAKP: American Association of Kidney Patients, EDTNA/ERCA: European Dialysis and Transplant Nurses Association – European Renal Care Association; NIH: National Institute of Health; HHS: Human Health Service; CMS: Centers for Medicare and Medicaid Services; FDA: Food and Drug Administration; ISN: International Society of Nephrology; ERA: European Renal Association; ASN: American Society of Nephrology, HDU: Home Dialyzors United; ESAO: European Society of Artificial Organs; IFAO: International Federation of Artificial Organs; ASAIO: American Society for Artificial Internal Organs; APSAO: Asian Pacific Society of Artificial Organs.










